Descripción general
Un marcapasos es un pequeño dispositivo a batería que evita que el corazón lata demasiado lento. Habrá que hacerte una cirugía para que puedas tener un marcapasos. El dispositivo se coloca debajo de la piel cerca de la clavícula.
También se lo conoce como dispositivo de estimulación cardíaca.
Existen diferentes tipos de marcapasos.
- Marcapasos de cámara individual. Este tipo, por lo general, envía señales eléctricas a la cavidad inferior derecha del corazón.
- Marcapasos de doble cámara. Este tipo envía señales eléctricas a las cavidades inferior y superior derechas del corazón.
- Marcapasos biventricular. También se conoce como marcapasos de resincronización cardíaca. Es para personas con insuficiencia cardíaca y latidos cardíacos lentos. El dispositivo estimula ambas cavidades inferiores del corazón. Ayuda a fortalecer el músculo cardíaco.
Productos y servicios
Tipos
Por qué se realiza
El marcapasos se usa para controlar los latidos del corazón o para aumentarlos. Este dispositivo estimula el corazón según sea necesario para que siga latiendo con regularidad.
El sistema eléctrico del corazón normalmente controla los latidos cardíacos. Los impulsos, que son señales eléctricas, se mueven a través de las cámaras del corazón. Le indican al corazón cuándo debe latir.
Pueden ocurrir cambios en la señalización cardíaca si el músculo cardíaco está dañado. Los cambios en los genes que ocurren antes del nacimiento o el uso de algunos medicamentos también podrían causar problemas de señalización cardíaca.
Tal vez necesites un marcapasos en los siguientes casos:
- Tienes latidos cardíacos lentos o irregulares que duran mucho tiempo, es decir, crónicos.
- Tienes insuficiencia cardíaca.
El marcapasos solo funciona cuando percibe problemas con los latidos del corazón. Por ejemplo, si el corazón late demasiado lento, el marcapasos envía señales eléctricas para corregir los latidos.
Algunos marcapasos pueden aumentar los latidos cardíacos según se necesite, por ejemplo, durante el ejercicio.
El sistema de conducción del corazón
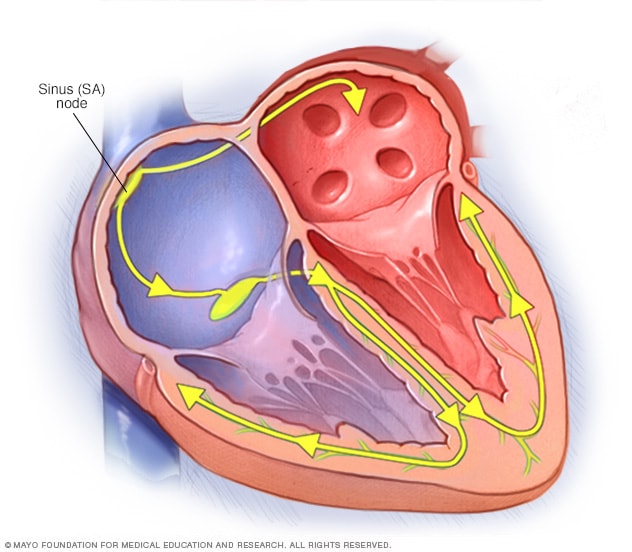
El sistema de conducción del corazón
El sistema de conducción del corazón también se conoce como sistema de señalización eléctrica del corazón. Las señales eléctricas comienzan en un grupo de células situado en la parte superior del corazón, llamado nódulo sinusal. Estas señales le indican al corazón que debe latir. El nódulo sinusal es el marcapasos natural del corazón. Puede debilitarse con la edad.
Un marcapasos puede tener dos partes:
- Generador de pulso. Esta pequeña caja metálica tiene una batería y partes eléctricas. Controla la frecuencia de las señales eléctricas enviadas al corazón.
- Derivaciones. Son cables flexibles y aislados. Se colocan de uno a tres cables en una o más de las cavidades del corazón. Los cables envían las señales eléctricas necesarias para corregir los latidos cardíacos irregulares. Algunos marcapasos más nuevos no necesitan cables. Estos dispositivos se llaman marcapasos inalámbricos.
Marcapasos
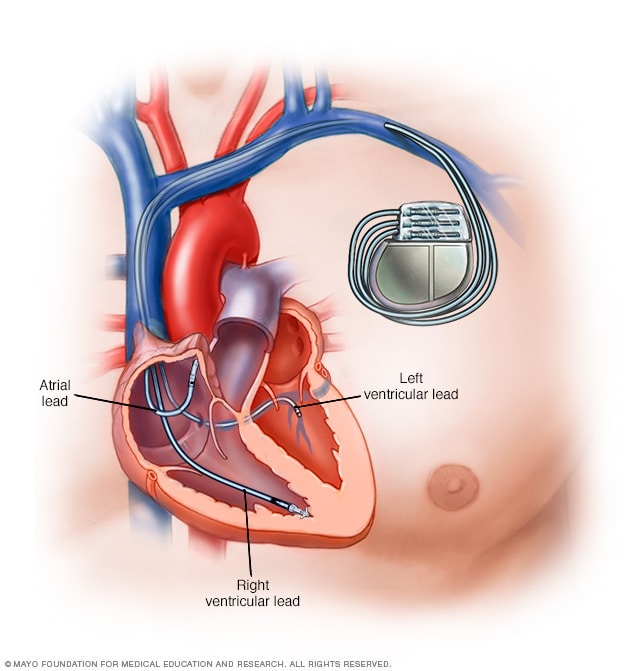
Marcapasos
Un marcapasos es un dispositivo que se usa para controlar el ritmo cardíaco irregular. Este dispositivo tiene cables flexibles, también conocidos como derivaciones. Los cables se colocan en una o más de las cavidades del corazón. Trasmiten señales eléctricas para corregir la frecuencia cardíaca. Algunos marcapasos más recientes no necesitan cables.
Riesgos
Las posibles complicaciones de un marcapasos o de la cirugía de colocación pueden incluir las siguientes:
- Infección cerca del lugar del corazón donde se coloca el dispositivo.
- Hinchazón, moretones o sangrado, especialmente si tomas anticoagulantes.
- Coágulos de sangre cerca de donde se coloca el dispositivo.
- Daño en los vasos sanguíneos o nervios.
- Colapso pulmonar.
- Sangre en el espacio entre el pulmón y la pared torácica.
- Movimiento o desplazamiento del dispositivo o de los cables, lo que podría causar un orificio en el corazón. Esta complicación es poco frecuente.
Cómo te preparas
Para determinar si un marcapasos es adecuado para ti, se llevan a cabo varias pruebas. Algunas de estas pruebas incluyen las siguientes:
- Electrocardiograma. En esta prueba rápida e indolora, se revisa la actividad eléctrica del corazón. Un ECG muestra cómo late el corazón. Hay dispositivos personales, como los relojes inteligentes, que pueden revisar los latidos cardíacos. Pregúntale a un miembro del equipo para la atención de su salud si esta opción es válida para ti.
- Monitor Holter. Este dispositivo portátil se usa durante un día o más para registrar la frecuencia y el ritmo cardíacos mientras llevas a cabo actividades diarias. Puede ser una opción si el ECG no ofrece detalles suficientes sobre un problema cardíaco. Con el monitor Holter se pueden observar ritmos cardíacos irregulares que el ECG pasó por alto.
- Ecocardiograma. Un ecocardiograma utiliza ondas sonoras para crear imágenes del corazón mientras late. Permite observar cómo fluye la sangre por el corazón y las válvulas cardíacas.
- Pruebas de esfuerzo con ejercicio. Estas pruebas suelen consistir en caminar sobre una cinta de marcha o pedalear en una bicicleta fija mientras se observan la frecuencia y el ritmo cardíacos. Las pruebas de esfuerzo con ejercicio muestran cómo responde el corazón a la actividad física. En ocasiones, se hace una prueba de esfuerzo junto con otras pruebas por imágenes, como un ecocardiograma.
Lo que puedes esperar
Antes del procedimiento
Es necesario hacer una cirugía para colocar el marcapasos en el cuerpo. El procedimiento quirúrgico suele durar unas horas.
Se limpia el pecho con un jabón especial. Un miembro del equipo para la atención de su salud coloca un catéter intravenoso en el antebrazo o la mano. Se introduce un medicamento sedante a través del catéter intravenoso. Esto ayuda a que te relajes.
Por lo general, se usa anestesia local, que es un medicamento para adormecer la piel donde se introducirá el marcapasos. Durante la cirugía para colocar un marcapasos, puedes estar totalmente despierto o levemente sedado.
Durante el procedimiento
Para colocar un marcapasos, un médico inserta uno o más cables en una vena principal debajo o cerca de la clavícula. El médico usa imágenes por radiografía para guiar los cables hacia el corazón. Se fija un extremo de cada cable en la zona indicada del corazón. El otro extremo se conecta a la parte del marcapasos que emite impulsos eléctricos. Esa parte se llama generador de impulsos. Suele colocarse debajo de la piel de la clavícula.
Un marcapasos inalámbrico es más pequeño. Todas las partes están dentro de una unidad. Se coloca en el corazón con una sonda delgada y flexible denominada catéter. El médico inserta la sonda en un vaso sanguíneo, generalmente en la ingle. El marcapasos inalámbrico se coloca dentro de la sonda y se guía hasta la zona indicada del corazón.
Después del procedimiento
Es posible que debas permanecer en el hospital por un día después de que te implanten un marcapasos. El dispositivo se programa para adaptarse a las necesidades de tu ritmo cardíaco antes de que te vayas del hospital. Pídele a alguien que te lleve a casa desde el hospital.
Durante el primer mes después de la colocación de un marcapasos, podrían indicarte que no levantes nada pesado ni hagas ejercicios que requieran mucha energía. No apliques presión sobre el área donde se colocó el marcapasos. El equipo de atención médica te informará qué medicamentos puedes tomar de forma segura si tienes dolor.
Precauciones especiales
Por lo general, un marcapasos no deja de funcionar por una interferencia eléctrica. Sin embargo, es una buena idea seguir algunos consejos de seguridad si tienes un marcapasos.
- Teléfonos celulares. Es seguro hablar por un teléfono celular, pero debes mantenerlo a una distancia mínima de 6 pulgadas (15 centímetros) del marcapasos. No guardes el teléfono en el bolsillo de la camisa. Cuando hables por teléfono, sostenlo en la oreja opuesta al lado donde se colocó el marcapasos.
- Sistemas de seguridad. Pasar por un detector de metales en el aeropuerto no interferirá en el marcapasos, aunque el metal interior podría activar la alarma. No permanezcas mucho tiempo cerca de un sistema de detección de metales. Lleva una tarjeta de identificación donde se indique que tienes un marcapasos.
- Equipos médicos. Informa a todos los miembros del equipo de atención médica, incluidos los dentistas, que tienes un marcapasos. Algunas pruebas por imágenes y tratamientos pueden interferir en el dispositivo. Estas pruebas y tratamientos incluyen IRM o TC, radioterapia para el cáncer, el uso de una corriente eléctrica para controlar el sangrado durante la cirugía y tratamiento con ondas sonoras para romper grandes cálculos biliares o en los riñones.
- Equipo generador de energía. Mantente por lo menos a 2 pies (61 centímetros) de equipos de soldar, transformadores de alto voltaje o sistemas con generador de motor. Si trabajas cerca de esos equipos, pregunta al equipo de atención médica si se puede hacer una prueba de seguridad en tu lugar de trabajo. Con ella se puede comprobar si el equipo afecta a tu marcapasos.
Los dispositivos que probablemente no interfieran en el marcapasos incluyen los siguientes:
- Mantas eléctricas.
- Afeitadoras eléctricas.
- Hornos de microondas.
- Computadoras personales.
- Radios.
- Televisores y controles remotos.
- Tostadoras.
Resultados
Un marcapasos debe mejorar los síntomas causados por los latidos cardíacos lentos, como cansancio extremo, aturdimiento y desmayos. La mayoría de los marcapasos modernos modifican automáticamente la velocidad de los latidos cardíacos para adaptarlos al nivel de actividad física. Es posible que un marcapasos te permita llevar un estilo de vida más activo.
Se recomienda hacer controles médicos regulares después de la colocación de un marcapasos. Consulta al equipo de atención médica con qué frecuencia debes acudir a las consultas médicas para estos controles. Informa al equipo de atención médica si aumentas de peso, si las piernas o los tobillos se te hinchan o si te desmayas o te mareas.
Un profesional de la salud te debe revisar el marcapasos cada 3 a 6 meses. La mayoría de los marcapasos se pueden controlar de manera remota. Esto significa que no es necesario que acudas a una consulta médica para el control. El marcapasos envía información sobre el dispositivo y el corazón de forma electrónica al consultorio del médico.
La batería del marcapasos generalmente dura entre 5 y 15 años. Cuando la batería se agote, te deberán hacer una cirugía para reemplazarla. La cirugía para cambiar la batería de un marcapasos suele ser más rápida que la primera cirugía para colocar el dispositivo. Además, la recuperación debería ser más rápida.
Marcapasos y asuntos relacionados con el final de la vida
Si tienes un marcapasos y contraes una afección que pone en riesgo la vida y no se puede curar, es posible que el dispositivo te haga vivir más tiempo. Hay opiniones diferentes sobre la desactivación de un marcapasos en situaciones terminales.
Habla con el equipo de atención médica si tienes un marcapasos y te preocupa que lo desactiven. También es recomendable que hables con tu familia o tus cuidadores sobre lo que te gustaría hacer en una situación terminal. Podrías querer escribir tus deseos para el final de tu vida en una directriz médica para la atención de la salud, que es un documento legal que informa a tu familia y al equipo de atención médica lo que quieres hacer si no te puedes comunicar con ellos.
Estudios clínicos
Explora los estudios de Mayo Clinic de pruebas y procedimientos para ayudar a prevenir, detectar, tratar o controlar las afecciones.